La Sindrome dell’Intestino Irritabile (IBS, Irritable Bowel Syndrome) è una patologia funzionale caratterizzata da dolore addominale associato a una notevole varietà di sintomi, ma senza uno specifico marker biologico.
L’IBS è una causa importante di morbilità nei paesi industrializzati, poiché colpisce circa il 10-20% della popolazione, con un forte impatto sulla qualità di vita dei Pazienti, oltre a notevoli costi economici per la necessità di visite mediche e per assenze dal lavoro. Nonostante tale elevata prevalenza, vi sono attualmente ancora grandi lacune riguardo la conoscenza della fisiopatologia e della patogenesi dell’IBS.
Se soffri di colon irritabile, una delle cose più importanti che puoi fare per migliorare i sintomi è seguire una dieta equilibrata e mirata. Sintomi di IBS si presentano dopo assunzione di lipidi, che stimolano l’attività motoria intestinale, e di carboidrati i quali, se non assorbiti, o essendo assorbiti molto lentamente, rimangono nel lume intestinale, dove vengono sottoposti a fermentazione da parte del microbiota, con produzione di gas e richiamo di acqua che, distendendo le anse e stimolando il sistema nervoso enterico ipersensibile dei Pazienti con IBS, causano i disturbi addominali.
Modificare l'alimentazione può aiutare a ridurre i fastidi e a favorire una migliore digestione. Una dieta per il colon irritabile deve essere bilanciata, con cibi che non irritano l'intestino ma che forniscono comunque tutti i nutrienti necessari per il corpo. Con un'alimentazione mirata e una pianificazione settimanale, è possibile ridurre i sintomi e migliorare la qualità della vita.
Criteri Diagnostici dell'IBS
In base ai criteri diagnostici attualmente in uso - i Criteri di Roma IV - l’IBS è definita come “dolore addominale ricorrente per almeno 1 giorno a settimana negli ultimi tre mesi associato ad almeno due delle seguenti caratteristiche:
- dolore correlato alla defecazione;
- dolore correlato a un’alterazione della frequenza dell’alvo;
- dolore correlato a un’alterazione della consistenza delle feci.
Tali sintomi devono durare da almeno 6 mesi”.
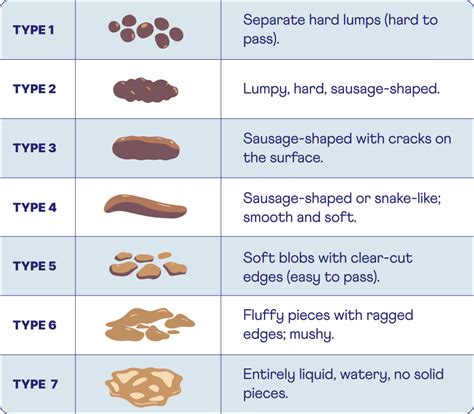
L’IBS viene inoltre classificata in tre sottocategorie sulla base di ciò che espone il Paziente facendo riferimento alla Bristol Stool Scale:
- IBS con alvo prevalentemente diarroico (IBS-D);
- IBS con alvo prevalentemente stitico (IBS-C);
- IBS con alvo alterno (IBS-M).
Meccanismi Fisiopatologici dell'IBS
Tra i meccanismi fisiopatologici principali dell’IBS, ritroviamo le anomalie intrinseche della muscolatura liscia dell’intestino, l’ipersensibilità viscerale, l’ipervigilanza del sistema nervoso centrale, fattori genetici e psicosociali.
Un ruolo sempre maggiore nella patogenesi dell’IBS è stato riconosciuto ai cosiddetti meccanismi periferici, quali le anomalie del transito colico e dell’evacuazione e la presenza, a livello del lume intestinale, di elementi “irritanti”, che altererebbero la permeabilità mucosale, causando l’attivazione immunologica della mucosa, con conseguente richiamo delle cellule dell’infiammazione, che a sua volta attiva riflessi locali, che alterano la motilità intestinale o la secrezione. In questo scenario riveste un ruolo fondamentale il Gut microbiota. La sua importanza è cruciale nelle funzioni digestive e nell’immunità mucosale e le sue modifiche, in termini qualitativi e quantitativi, sono primariamente coinvolte nella patogenesi dell’IBS.
Dieta Low-FODMAP
I carboidrati maggiormente fermentabili sono oligosaccaridi, disaccaridi, monosaccaridi e polioli (FODMAP, dall’inglese Fermentable Olygosaccharides, Dysaccharides, Monosaccharydes and Polyols). È stato dimostrato che i FODMAP possono indurre o aggravare i sintomi di IBS e che una loro restrizione dietetica può migliorare la sintomatologia in un numero elevato di pazienti con IBS.
Pertanto, aspetti dietetici e nutrizionali dovrebbero essere sempre valutati e, se necessario, riequilibrati come punto di partenza di ogni piano terapeutico per i pazienti con IBS.
Se le norme dietetiche di primo livello non dànno sufficiente beneficio, è consigliabile prescrivere una dieta a basso contenuto di FODMAP. La dieta Low-FODMAP non va considerata una dieta di esclusione, ma di sostituzione dei cibi ad alto contenuto di FODMAP con quelli a basso contenuto.
Solitamente la dieta Low-FODMAP comprende tre fasi:
- La prima prevede una forte riduzione dei FODMAP e ha una durata di 3-6 settimane.
- Una seconda fase, di durata variabile, prevede che vengano reintrodotti progressivamente nella dieta singoli alimenti contenenti FODMAP, una o più volte alla settimana, per testare la soglia di tolleranza del Paziente.
- In questa fase, si potranno verificare i tipi e le quantità settimanali di cibo tollerati, senza che il Paziente avverta disturbi, e questo servirà come riferimento per impostare laterza fase della dieta, che il Paziente potrà successivamente gestire in maniera autonoma.
La migliore risposta a questo tipo di dieta si ha nei Pazienti che riferiscono una stretta relazione temporale tra l’assunzione di cibo e i sintomi, un preminente disturbo di gonfiore addominale e l’alvo diarroico.

Norme Dietetiche Generali
Per tutti è importante seguire giornalmente le seguenti norme generali:
- mangiare senza fretta, masticando bene, tre pasti, non abbondanti, non distanziati tra loro da eccessivi intervalli di digiuno, evitando di coricarsi subito dopo cena;
- bere 1500-2500 ml di acqua al giorno,
- non bere più di tre tazzine di caffè o tazze di tè;
- evitare alcol e bevande gassate.
Prescrizioni Dietetiche di Primo Livello
Sulla base di un’attenta anamnesi medica e dietologica può essere utile indicare un iniziale pasto dietetico che consiste in:
- riequilibrare (di solito diminuendo), in funzione del sottotipo di IBS e delle abitudini dietetiche del Paziente, l’assunzione di fibre giornaliere, preferendo quelle solubili a quelle non solubili;
- limitare l’assunzione degli amidi resistenti alla digestione solitamente presenti nel cibo trattato o cotto due volte;
- non assumere più di tre frutti al giorno, evitare i cibi grassi, i fritti;
- evitare sorbitolo e dolcificanti in chi ha la variante diarroica.
Chi ha un deficit dell’enzima lattasi sarà sottoposto a restrizioni per i cibi contenenti lattosio, ai quali dovrà prestare particolare attenzione.
Alimenti Consigliati e Da Evitare
Adottare una dieta mirata è fondamentale per chi soffre di intestino infiammato, colon irritabile o disturbi gastrointestinali. Evitare cibi che irritano l'intestino, come grassi saturi, zuccheri raffinati e glutine, può ridurre notevolmente i sintomi.
Alimenti Consigliati
- Frutta: banana, mirtillo, pompelmo, uva, melone, kiwi, limone, mandarino, arancia, lampone, fragola
- Dolcificanti: tutti eccetto i polioli
- Latte: latte delattosato, di soia, di riso
- Formaggi: formaggi duri e stagionati (es. Grana Padano)
- Sostituti del gelato: sorbetti
- Verdure: germogli di bambù, sedano, peperoni, melanzane, fagiolini, lattuga, erba cipollina, zucca, cipolla verde, pomodoro pelato
- Cereali: prodotti senza glutine e farro
Alimenti da Evitare
- Frutta: mele, pere, pesche, mango, anguria, cachi, albicocche, ciliegie, susine, prugna
- Miele
- Alte dosi di fruttosio: concentrati di frutta, conserve di frutta, succhi di frutta, frutta secca
- Latte: formaggi morbidi e freschi (es. ricotta)
- Verdure: carciofi, asparagi, barbabietole, cavolini di Bruxelles, broccoli, cavoli, finocchio, aglio, cipolle, piselli, scalogno, avocado, cavolfiori, funghi
- Cereali: frumento e grandi quantità (pane, pasta, couscous, crackers, biscotti)
- Legumi: ceci, lenticchie, fagioli, fave
- Dolcificanti: sorbitolo, mannitolo, xilitolo e altri che terminano in -olo
- Alcolici e superalcolici
- Caffè, tè e bevande contenenti caffeina, Coca-Cola
- Bevande gassate
- Condimenti grassi: burro, lardo, margarine e altri alimenti grassi che possono rallentare la digestione (intingoli, fritture, ecc.)
- Insaccati
- Salse: maionese, ketchup, senape
- Peperoncino, pepe e spezie piccanti
- Brodo di carne o confezionato
- Dolci: torte, pasticcini, marmellata, panna, gelati ecc.
- Fibra della crusca
Alimenti Consentiti con Moderazione
- Legumi (fagioli, piselli, lenticchie)
- Verdure che producono gas (cavoli, cavolfiori, broccoli)
- Frutta con potenziale flautogeno (uva passa, albicocche, prugne e frutta secca)
- Latte (soprattutto in caso di intolleranza al lattosio)
- Prodotti integrali (valutare la tolleranza individuale)
Alimenti Consentiti e Consigliati
- Acqua (almeno 1,5 litri al giorno, oligominerale naturale)
- Pane, pasta, riso e cracker (segale, orzo, avena, grano intero bianco senza glutine)
- Pesce (fresco o surgelato, cucinato alla griglia, al forno, al vapore, arrosto)
- Carne (manzo, vitello, pollo, coniglio, tacchino, lonza di maiale, cavallo, scelte nelle parti più magre e private del grasso visibile)
- Latticini freschi e yogurt con moderazione
- Formaggi stagionati (come il grana padano)
- Frutta (2-3 frutti di medie dimensioni al giorno, a seconda della tollerabilità, sbucciata o non)
- Verdure (preferire quelle con fibra grezza, ma evitare quelle a foglia dura come i carciofi)
Dieta FODMAP: cosa è, a cosa serve
Consigli Comportamentali
- Consumare i pasti a tavola mangiando lentamente e masticando a lungo.
- Rendere lo stile di vita più attivo, riducendo la sedentarietà.
- Praticare attività fisica almeno tre volte alla settimana. L’attività fisica moderata concorre ad attenuare i sintomi.
- Non fumare: il fumo contribuisce a danneggiare le mucose dell’organismo.
- Cercare di ridurre gli stress ambientali.
- Leggere le etichette dei prodotti, soprattutto per accertarsi del loro contenuto in grassi.
Ricette Consigliate
Le ricette per l'intestino irritabile possono calmare la pancia e allo stesso tempo dare un po' di varietà. Con ingredienti delicati e una preparazione attenta, spesso si possono alleviare i disturbi e migliorare il benessere.
- Insalata di tacchino e parmigiano
- Pesce spada grigliato con salsa di prezzemolo
- Dentice con arance, finocchi e fagiolini (se tollerati)
- Bruschette pomodoro e peperoni (se tollerati, pomodoro con poca buccia)
- Insalata di riso con zucchine e peperoni
- Scampi al pompelmo con carciofi (senza le foglie dure, quindi solo il cuore)
- Passato di porri e patate
- Crema di ricotta alle erbe
- Bruschette al pomodoro (possibilmente senza buccia)
- Crostini con le melanzane (valutare se tollerate)
Domande Frequenti sul Colon Irritabile e l'Alimentazione
Chi Ha il Colon Irritabile può Mangiare le Patate?
Sì, le patate sono generalmente ben tollerate da chi ha il colon irritabile, soprattutto se cotte al vapore o bollite, in quanto sono facilmente digeribili e a basso contenuto di fibra. Evita invece le patate fritte o troppo condite, poiché questi alimenti possono irritare l'intestino.
Cosa Mangiare la Sera per il Colon Irritabile?
La cena per chi soffre di colon irritabile dovrebbe essere leggera e facilmente digeribile. Alcuni suggerimenti includono:
- Pesce bianco o pollo alla griglia
- Zuppe di verdure a base di carote, zucchine o patate
- Purè di patate o verdure al vapore
Evita piatti troppo pesanti o grassi, che potrebbero causare gonfiore e disagio.
Cosa Cucinare per Chi Soffre di Colon Irritabile?
Per chi soffre di colon irritabile, è importante scegliere cibi che siano facilmente digeribili e che non causino infiammazione. Ecco alcune idee per preparare pasti sani e gustosi:
- Pollo alla griglia con verdure al vapore
- Pasta senza glutine con sugo leggero di pomodoro
- Zuppa di carote e zucchine
- Pesce al forno con contorno di patate dolci
Chi Ha il Colon Irritabile può Mangiare la Banana?
Sì, la banana è un alimento ben tollerato da chi soffre di colon irritabile, in quanto è facile da digerire e non causa gonfiore.
Seguire una dieta equilibrata è fondamentale per gestire il colon irritabile. Scegli cibi che siano facilmente digeribili e ricchi di nutrienti, evitando quelli che possono irritare l'intestino.
tags: #condimento #pasta #per #colon #irritabile